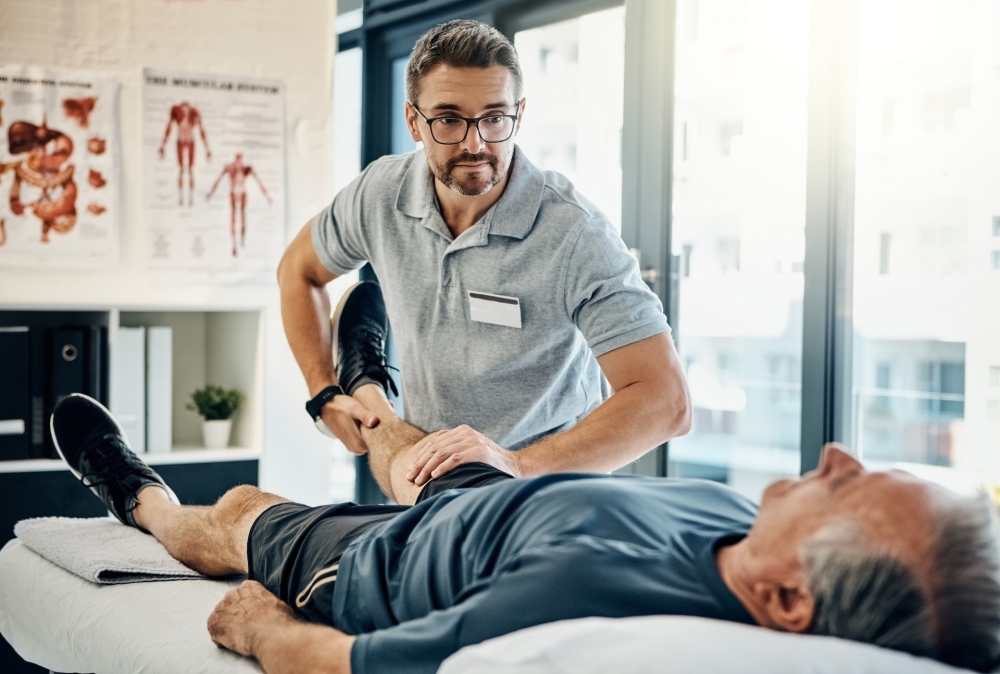
Poznaj oparte na dowodach protokoły rehabilitacji złamań międzykrętarzowych u osób starszych
Złamania międzykrętarzowe u pacjentów w wieku podeszłym wymagają kompleksowej rehabilitacji wykraczającej poza sam zabieg chirurgiczny. Proces powrotu do funkcji zwykle prowadzony jest we współpracy fizjoterapeuty (PT) i terapeuty zajęciowego (OT), których celem jest przywrócenie mobilności i samodzielności.
Ten przewodnik przedstawia protokoły oparte na dowodach naukowych dla każdego etapu powrotu do zdrowia, ze szczególnym naciskiem na:
- wczesną mobilizację,
- obiektywne monitorowanie postępów,
- holistyczne podejście do pacjenta.
Omawiamy również, w jaki sposób nowoczesne technologie rehabilitacyjne pomagają klinicystom osiągać mierzalne wyniki, jednocześnie odpowiadając na fizyczne, psychologiczne i funkcjonalne potrzeby pacjentów starszych po złamaniu szyjki kości udowej w obrębie krętarzy.
Od sukcesu chirurgicznego do samodzielności funkcjonalnej
Każdego roku ponad 280 000 osób starszych jest hospitalizowanych z powodu złamań biodra, a złamania międzykrętarzowe stanowią niemal połowę tych przypadków. Choć stabilizacja chirurgiczna często znajduje się w centrum uwagi, w praktyce prawdziwa praca zaczyna się w momencie, gdy pacjent trafia do Twojej kliniki. To właśnie na tym etapie fizjoterapia i terapia zajęciowa stają się kluczowe w leczeniu złamań międzykrętarzowych u osób starszych, przekuwając sukces operacji w realną, funkcjonalną sprawność.
Przejście od „udanej operacji” do „odzyskania samodzielności” jest fundamentem doskonałej rehabilitacji. Twoja rola wykracza daleko poza realizację standardowych protokołów — koordynujesz złożony proces, którego wynik zdecyduje, czy pacjent powróci do niezależnego życia, czy zmierzy się z długotrwałą niepełnosprawnością.
Ten przewodnik wykracza poza podstawowe opisy medyczne i dostarcza strategiczny model usprawniania, oparty na obiektywnych danych, który wspiera optymalizację terapii i usprawnienie całego procesu klinicznego.
Co fizjoterapeuci i terapeuci zajęciowi muszą wiedzieć o zabiegu chirurgicznym
Dla fizjoterapeutów i terapeutów zajęciowych znajomość sposobu zespolenia chirurgicznego jest kluczowa, aby bezpiecznie planować progresję mobilności, czynności dnia codziennego (ADLs) oraz obciążania kończyny.
Rozszyfrowanie diagnozy i typu złamania
Zrozumienie stabilności złamania ma bezpośredni wpływ na planowanie rehabilitacji.
- Stabilne złamania pozwalają na bardziej dynamiczną, wczesną mobilizację.
- Niestabilne złamania wymagają ostrożnej i kontrolowanej progresji.
Podczas analizy opisu operacji należy szukać kluczowych informacji:
- Czy zastosowano śrubę dynamiczną biodrową (SHS / sliding hip screw)?
- Czy wykonano gwoździowanie śródszpikowe (intramedullary nailing)?
- Czy chirurg zdecydował się na endoprotezoplastykę z powodu bardzo słabej jakości kości?
Interwencje chirurgiczne i ich konsekwencje dla rehabilitacji
Wewnętrzne zespolenia (Internal Fixation)
Wybór metody osteosyntezy w istotny sposób wpływa na postępy w obciążaniu kończyny:
- Śruba dynamiczna biodrowa (SHS) często umożliwia wcześniejsze, kontrolowane obciążanie niż można by się spodziewać.
- Gwoździe śródszpikowe zapewniają bardzo dobrą stabilność, szczególnie w złamaniach sięgających w kierunku podkrętarzowym.
W postępowaniu fizjoterapeutycznym należy uwzględnić ryzyko niepowodzeń związanych z implantem, zwłaszcza u pacjentów z osteoporozą.
Endoprotezoplastyka (Arthroplasty)
Jeżeli chirurg wybiera hemiartroplastykę lub endoprotezę całkowitą, zwykle w przypadku silnie rozfragmentowanych złamań:
- kluczowe stają się zasady zapobiegania zwichnięciu,
- pacjent wymaga dokładnej edukacji dotyczącej ograniczeń ruchowych — część z nich może obowiązywać do końca życia.
Najważniejsza zasada?
Przełóż opis operacji na plan rehabilitacji, który z jednej strony respektuje ograniczenia wynikające z zabiegu, a z drugiej prowadzi pacjenta w kierunku odzyskania pełnej funkcji.
Rola zespołu rehabilitacyjnego w fazie ostrej
Kluczowe przekazanie opieki (The Critical Handoff)
Współpraca pomiędzy fizjoterapeutami (PT), terapeutami zajęciowymi (OT), chirurgami oraz zespołem pielęgniarskim wyznacza trajektorię powrotu do zdrowia u pacjentów starszych po operacji złamania międzykrętarzowego.
Badania American Academy of Orthopaedic Surgeons (AAOS) wskazują, że interdyscyplinarna współpraca zmniejsza liczbę powikłań pooperacyjnych i poprawia ogólne wyniki leczenia. Wczesna mobilizacja, przeprowadzona w ciągu pierwszych 24–48 godzin po zabiegu, jest zdecydowanie rekomendowana.
Badania wykazują, że wczesne uruchamianie pacjenta przynosi kluczowe korzyści:
- krótszy czas hospitalizacji
- mniej powikłań pooperacyjnych
- mniejsze dolegliwości bólowe
- lepszą stabilność chodu
- wyższą jakość życia
- niższe koszty hospitalizacji
- mniejsze ryzyko ponownego przyjęcia do szpitala
Początkowy protokół przyłóżkowy (Initial Bedside Protocol)
Rozpoczęcie rehabilitacji już podczas pobytu w szpitalu wymaga ostrożnej oceny i właściwej progresji. Na starcie warto uwzględnić:
- ocenę bólu i strategie prawidłowego ułożenia ciała
- naukę bezpiecznych transferów z wykorzystaniem odpowiednich urządzeń wspomagających
- ocenę możliwości obciążania kończyny zgodnie z zaleceniami chirurga
- podstawowe ćwiczenia: pompki stóp (ankle pumps), napięcia mięśnia czworogłowego (quadriceps sets), napięcia mięśni pośladkowych (gluteal contractions)
Budowanie opartego na dowodach protokołu rehabilitacji: podejście fazowe
Faza I: Ochrona i aktywacja (tygodnie 0–4)
Twoje główne cele na tym etapie obejmują kontrolę bólu i obrzęku oraz utrzymanie ruchomości stawów i aktywacji mięśniowej. W tym okresie fizjoterapia (PT) koncentruje się na wczesnej mobilizacji, nauce chodu i aktywacji siły, natomiast terapia zajęciowa (OT) prowadzi trening mobilności w łóżku, techniki korzystania z toalety, ubierania się i adaptacyjne strategie wspierające wczesną samodzielność. To właśnie połączenie tych działań tworzy fundament dalszej rehabilitacji.
Interwencje szczegółowe:
- Nauka chodu z odpowiednimi urządzeniami pomocniczymi
- Wzmacnianie izometryczne mięśni biodra i kolana
- Ćwiczenia czynno-bierne w zakresie ruchu, zgodnie z ograniczeniami pooperacyjnymi
Pomiary obiektywne:
Monitoruj poziom bólu za pomocą zwalidowanych skal, mierz dystans chodu i dokumentuj poziom potrzebnej asekuracji.
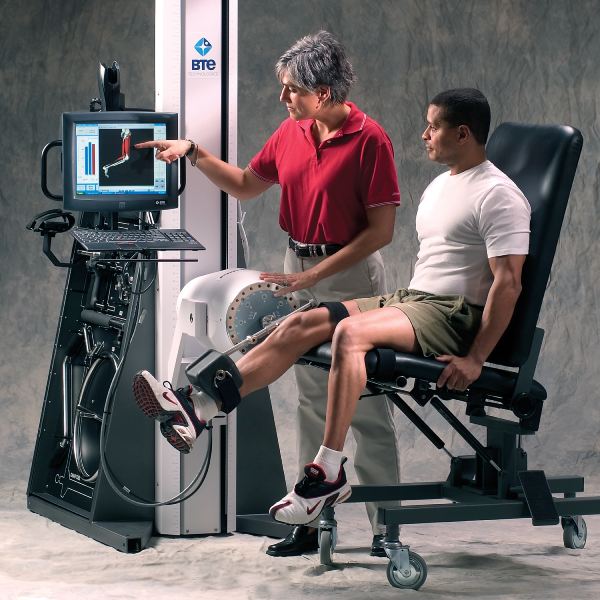
System PrimusRS umożliwia wykonywanie obiektywnych pomiarów siły izometrycznej już we wczesnych fazach, zapewniając bazowe dane niezbędne do podejmowania decyzji dotyczących progresji.
Faza II: Progresja siły i obciążania (tygodnie 4–8)
Wraz z postępem gojenia chirurgicznego skupiasz się na odbudowie siły oraz normalizacji wzorców ruchowych. Na tym etapie fizjoterapia intensyfikuje ćwiczenia wzmacniające kończynę dolną i normalizację chodu, natomiast terapia zajęciowa przechodzi do zaawansowanych ADLi, takich jak kąpiel, przygotowywanie posiłków oraz symulacja zadań domowych.
Ukierunkowane ćwiczenia:
- Ćwiczenia łańcucha zamkniętego: miniprzysiady, przenoszenie ciężaru
- Progresywne ćwiczenia równowagi w staniu na jednej nodze
- Stopniowe odchodzenie od urządzeń pomocniczych
Monitorowanie postępów:
Włącz standaryzowane testy, takie jak Timed Up and Go (TUG) oraz 5x SittoStand. System Eccentron umożliwia kontrolowany trening ekscentryczny kończyny dolnej — szczególnie cenny u osób starszych dzięki mniejszemu zapotrzebowaniu na wysiłek sercowooddechowy.
Faza III: Przywracanie funkcji i zapobieganie upadkom (tygodnie 8+)
W tej fazie celem jest powrót pacjentów do funkcjonowania na poziomie środowiska domowego i społecznego, przy jednoczesnym zmniejszeniu ryzyka upadku — głównego zagrożenia w tej populacji.
Współpraca PT i OT pozostaje kluczowa:
- PT koncentruje się na równowadze, wytrzymałości i chodzie w środowisku poza domem.
- OT skupia się na zapobieganiu upadkom, ocenie bezpieczeństwa w domu oraz budowaniu pewności funkcjonalnej pacjenta.
Zaawansowane interwencje:
- Chodzenie po nierównym podłożu
- Trening pokonywania schodów
- Ćwiczenia podwójnego zadania (dual-task), łączące wysiłek poznawczy i fizyczny
Ocena funkcjonalna:
Skale takie jak Berg Balance Scale oraz Functional Reach Test dostarczają obiektywnych danych dotyczących ryzyka upadku.
Platforma Alfa umożliwia ukierunkowany trening równowagi poprzez interaktywne gry terapeutyczne, dzięki czemu pacjenci mogą samodzielnie korygować ruchy i obserwować postępy, a terapeuta zbiera dane dotyczące stabilności.
Siła danych obiektywnych: potwierdzanie wartości terapii i personalizacja opieki
Dla terapeuty: od „czuje się lepiej” do „jest lepiej”
Wiesz, że pacjenci często zaniżają lub zawyżają swoje postępy. Testy obiektywne eliminują domysły.
Kiedy dokumentujesz 30% poprawę w teście TUG lub wykazujesz wzrost siły odwodzicieli biodra w dynamometrii, dostarczasz twardych dowodów, które:
- motywują pacjenta,
- uzasadniają kontynuację terapii,
- wzmacniają jakość dokumentacji klinicznej.
Systemy takie jak PrimusRS umożliwiają przeprowadzanie kompleksowych ocen funkcjonalnych z automatycznym raportowaniem, zamieniając subiektywne spostrzeżenia w obiektywną, łatwą do obrony dokumentację.

Dla właściciela kliniki: prezentowanie wyników i zwiększanie przychodów
Twoja zdolność do prezentowania mierzalnych rezultatów wyróżnia Twoją placówkę.
Zbiorcze dane kliniczne pokazujące konsekwentną poprawę funkcjonalną:
- stają się silnym narzędziem marketingowym wobec ortopedów i lekarzy kierujących,
- wzmacniają zaufanie do kliniki,
- wspierają roszczenia o refundację,
- redukują liczbę odmów ze strony płatników,
- potwierdzają wysoką jakość świadczeń.
Dla administratorów szpitalnych: standaryzacja i zgodność z wymaganiami
Protokoły oparte na danych pozwalają na standaryzację postępowania między wieloma placówkami, jednocześnie zachowując indywidualizację terapii.
Jasne mierniki wyników na poziomie działów:
- ułatwiają raportowanie zgodności i jakości,
- wspierają audyty i inicjatywy poprawy jakości,
- zapewniają przejrzystość w monitorowaniu efektywności personelu,
- pomagają wykazać wartość terapii w modelach rozliczeń opartych na wynikach.
Leczenie pacjenta, a nie tylko złamania
Kluczowa rola fizjoterapeuty (PT)
Fizjoterapia odgrywa fundamentalną rolę w leczeniu złamań międzykrętarzowych u osób starszych — koncentruje się na odbudowie siły, korekcji mechaniki chodu, reedukacji równowagi i redukcji ryzyka upadków.
Interwencje PT mają bezpośredni wpływ na:
- poziom mobilności pacjenta,
- decyzję dotyczącą wypisu i miejsca dalszej opieki,
- długoterminową samodzielność.
System Eccentron pomaga fizjoterapeutom odbudować bazę siły niezbędną do bezpiecznego poruszania się i samodzielności — z poszanowaniem fizjologicznych ograniczeń osób starszych.
Kluczowa rola terapeuty zajęciowego (OT)
Terapia zajęciowa zajmuje się praktycznymi, codziennymi aspektami powrotu do funkcji, które decydują o realnej niezależności pacjenta, takimi jak:
- reedukacja czynności dnia codziennego (ADL) z wykorzystaniem sprzętu adaptacyjnego,
- ocena bezpieczeństwa domowego i rekomendacje dotyczące modyfikacji,
- strategie poznawcze wspierające wykonywanie złożonych czynności.
Urządzenie Simulator II umożliwia terapeutom zajęciowym odwzorowanie codziennych zadań i czynności zawodowych, zapewniając jednocześnie obiektywny pomiar zdolności funkcjonalnych pacjenta.
Pokonywanie barier psychologicznych
Strach przed upadkiem dotyczy nawet 73% pacjentów po złamaniu biodra i często ogranicza powrót do funkcji bardziej niż czynniki fizyczne.
Twoje postępowanie terapeutyczne powinno obejmować:
- budowanie pewności poprzez stopniowe, kontrolowane wyzwania,
- edukację dotyczącą realnego ryzyka upadków,
- przesiew w kierunku depresji i lęku.
Kluczem do budowania pewności jest pokazywanie pacjentowi obiektywnego postępu. Gdy osoby starsze widzą poprawę wyników równowagi na wizualizacjach na żywo, strach maleje, a zaangażowanie rośnie.
Wspieranie procesu zdrowienia
Odżywianie pełni kluczową — a często pomijaną — rolę w gojeniu złamań. Pacjenci powinni wiedzieć, że:
- zapotrzebowanie na białko wzrasta do 1,2–1,5 g/kg masy ciała w okresie gojenia,
- suplementacja wapnia i witaminy D wspiera przebudowę kości,
- odpowiednia podaż kalorii zapobiega utracie masy mięśniowej.
Warto współpracować z dietetykami, aby zapewnić kompleksowe wsparcie żywieniowe wzmacniające Twoje działania terapeutyczne.
Ustalanie celów zorientowanych na pacjenta
Sukces oznacza coś innego dla każdego pacjenta. Dla jednej osoby będzie to samodzielne dojście do skrzynki na listy; dla innej — powrót do gry w golfa.
Współpracuj z pacjentem i rodziną, aby ustalić ważne, mierzalne i motywujące cele, które będą napędzać terapię.
Warto pamiętać, że urządzenie Multi-Cervical Unit może wydawać się niezwiązane ze złamaniami biodra, jednak wiele osób starszych ma współistniejące problemy układu mięśniowoszkieletowego.
Kompleksowa ocena pozwala uwzględnić wszystkie czynniki wpływające na funkcjonowanie.
Szczególne uwagi dotyczące populacji osób starszych
Zarządzanie chorobami współistniejącymi
Pacjenci w podeszłym wieku po złamaniu biodra rzadko prezentują izolowane urazy.
- Cukrzyca spowalnia gojenie ran,
- choroby układu krążenia ograniczają tolerancję wysiłku,
- zaburzenia funkcji poznawczych utrudniają przyswajanie nowych informacji.
Skuteczna rehabilitacja wymaga dostosowania protokołów w sposób umożliwiający uwzględnienie tych wyzwań, przy jednoczesnym zachowaniu odpowiedniej intensywności terapii.
Wpływ farmakoterapii
Polipragmazja, bardzo częsta u osób starszych, tworzy unikalne trudności.
- Beta-blokery mogą ograniczać odpowiedź serca na wysiłek,
- antykoagulanty zwiększają obawy związane z ryzykiem upadku i urazu.
Regularna komunikacja z zespołem medycznym pozwala prowadzić terapię w sposób intensywny, ale nadal bezpieczny i adekwatny do stanu pacjenta.
Integracja technologii w celu poprawy wyników leczenia
Nowoczesna technologia rehabilitacyjna zmienia sposób prowadzenia terapii osób starszych po złamaniu międzykrętarzowym.
System równowagi Alfa pokazuje, w jaki sposób elementy grywalizacji zwiększają zaangażowanie pacjentów, którzy mogliby niechętnie uczestniczyć w tradycyjnych programach ćwiczeń.

Systemy obiektywnych pomiarów zapewniają natychmiastową informację zwrotną, pozwalając pacjentom w podeszłym wieku lepiej zrozumieć swoje postępy.
Wizualizacje w czasie rzeczywistym sprawiają, że abstrakcyjne pojęcia — takie jak rozkład obciążenia czy kontrola posturalna — stają się jasne i zrozumiałe.
Podsumowanie: Podnoszenie standardu rehabilitacji złamań biodra
Skuteczne leczenie złamań międzykrętarzowych u osób starszych zależy od:
- skoordynowanej współpracy fizjoterapii i terapii zajęciowej,
- obiektywnych danych wspierających podejmowanie decyzji,
- ustalania celów zorientowanych na pacjenta.
Współczesna praktyka kliniczna dysponuje narzędziami, które usprawniają proces rehabilitacji oraz pozwalają wykazać wartość terapii w sposób mierzalny.
Pacjent starszy wracający do sprawności po złamaniu międzykrętarzowym jest jednym z największych wyzwań — i jednocześnie jedną z największych szans — współczesnej rehabilitacji.
Łącząc protokoły oparte na dowodach, technologię obiektywnego pomiaru, uwzględniając bariery psychologiczne oraz wspierając samodzielność funkcjonalną, nie tylko pomagasz pacjentom w gojeniu — przywracasz im jakość życia.
Gotowy na wdrożenie standaryzowanych, opartych na danych protokołów?
Dowiedz się, jak kompleksowe systemy testowania i rehabilitacji firmy BTE dostarczają:
- obiektywne dane,
- narzędzia do monitorowania postępów,
- wsparcie w zwiększaniu skuteczności terapeutycznej i rozwoju Twojej praktyki.
Twoi pacjenci w podeszłym wieku zasługują na rehabilitację tak zaawansowaną, jak ich leczenie chirurgiczne. A Ty masz wiedzę i narzędzia, by im to zapewnić.
Najczęściej zadawane pytania dotyczące leczenia złamań międzykrętarzowych u osób starszych
1. Kiedy można rozpocząć obciążanie kończyny po operacyjnym leczeniu złamania międzykrętarzowego?
Status obciążania zależy od metody zespolenia oraz protokołu chirurga. Większość pacjentów ze stabilnym zespoleniem wewnętrznym (gwoździe śródszpikowe lub śruby dynamiczne biodrowe) może rozpocząć częściowe obciążanie w ciągu 24–48 godzin po operacji.
Zawsze należy potwierdzić indywidualne zalecenia dotyczące obciążania z chirurgiem ortopedą przed rozpoczęciem terapii.
Typowa progresja wygląda następująco:
- toetouch (symboliczne obciążanie)
- partial weightbearing (25–50% masy ciała)
- full weightbearing w ciągu 6–12 tygodni
Progresja zależy od gojenia złamania oraz tolerancji pacjenta.
2. Jakie są kluczowe zasady bezpieczeństwa podczas wczesnej mobilizacji?
Należy monitorować pacjenta pod kątem:
- objawów niewydolności implantu, wzrostu bólu lub utraty repozycji,
- prawidłowego użycia sprzętu pomocniczego,
- przestrzegania ograniczeń dotyczących obciążania,
- oznak zakrzepicy żył głębokich (obrzęk, ocieplenie, zaczerwienienie kończyny),
- niedociśnienia ortostatycznego przed aktywnościami w pozycji stojącej.
Podczas transferów i nauki chodu stosuj pas asekuracyjny (gait belt). Unikaj zgięcia biodra powyżej 90° oraz skrajnych ruchów rotacyjnych, które mogą obciążać miejsce operacyjne.
3. Jak zmniejszyć wysokie ryzyko upadku u tej grupy pacjentów?
Stosuj kompleksowe strategie zapobiegania upadkom, obejmujące:
- trening równowagi i siły kończyny dolnej,
- trening chodu z odpowiednimi urządzeniami pomocniczymi,
- ocenę bezpieczeństwa domu i zalecenia dotyczące modyfikacji środowiska (poręcze, dobre oświetlenie, usunięcie przeszkód),
- uwzględnienie zaburzeń widzenia oraz przegląd leków wpływających na równowagę,
- edukację pacjenta i opiekunów w zakresie technik zapobiegania upadkom oraz konieczności konsekwentnego używania sprzętu pomocniczego.
4. Jakich wyników funkcjonalnych należy się spodziewać i jak je monitorować?
Najważniejsze parametry to:
- powrót do poziomu mobilności sprzed złamania,
- samodzielność w czynnościach dnia codziennego (ADL),
- dystans i prędkość chodu,
- zdolność do pokonywania schodów.
Zalecane standaryzowane testy:
- Functional Independence Measure (FIM)
- Timed Up and Go (TUG)
- 6minute walk test
Największą poprawę obserwuje się w ciągu pierwszych 12 tygodni, choć pełna rehabilitacja trwa 3–6 miesięcy.
Dokumentuj także:
- poziom bólu,
- zakres ruchu,
- siłę mięśniową,
- wyniki testów równowagi - aby obiektywnie monitorować postępy.
5. Jak długo zazwyczaj trwa rehabilitacja?
- Rehabilitacja w fazie ostrej (oddział stacjonarny): 1–3 tygodnie
- Fizjoterapia ambulatoryjna: 6–12 tygodni
- Całkowity powrót do sprawności: 3–6 miesięcy
Czas zależy od wieku pacjenta, poziomu funkcji sprzed urazu, chorób współistniejących oraz szybkości gojenia kości. Mobilizacja w ciągu 24–48 godzin po operacji ma kluczowe znaczenie dla uzyskania dobrych wyników. Pacjenci często kontynuują długoterminowe ćwiczenia utrzymujące oraz programy zapobiegania upadkom, aby utrzymać efekty terapii.
6. Jakie wyposażenie pomocnicze i modyfikacje domowe są najbardziej przydatne?
Niezbędne wyposażenie obejmuje podwyższone deski sedesowe, krzesła lub ławki prysznicowe, poręcze w łazienkach oraz odpowiednie urządzenia wspomagające poruszanie się (chodzik, laska lub kule). Zaleca się usunięcie dywaników, poprawę oświetlenia, zamontowanie poręczy na schodach oraz zapewnienie swobodnego przejścia. Należy rozważyć zastosowanie barierki przy łóżku dla bezpiecznego przemieszczania się, chwytaki długie (reaching tools), przyrządy do zakładania skarpet. Należy współpracować z terapeutą zajęciowym w celu przeprowadzenia kompleksowej oceny bezpieczeństwa w domu i uzyskania zaleceń dotyczących wyposażenia.